نوشته شده در ۱۳۹۶/۱۲/۲۱

اشعه ایکس نخستین بار در سال ۱۸۹۵ میلادی از سوی ویلهلم کنراد رونتگن کشف شد. رونتگن پس از تصویربرداری از دست همسرش، نتایج تحقیقات اولیه خود را همراه با تصویری که با استفاده از اشعه ایکس گرفته شده بود، به دانشگاههای اروپا فرستاد که شور و هیجان خاصی را در میان محققان اروپایی ایجاد کرد.
پس از مدت کوتاهی اهمیت کاربرد این اشعه در پزشکی بسرعت مورد توجه قرار گرفت. در مراحل ابتدایی اشعه ایکس با استفاده از لولهای که دیوارهای شیشهای داشت تولید میشد و اگر چه نتایج شگفتانگیزی را به همراه داشت، ولی در بیشتر موارد تصاویر به دست آمده از کیفیت مناسبی برخوردار نبودند.
به همین علت، بسیاری از محققان در تلاش بودند به روشهای جدیدی برای بهبود روش تصویربرداری و همچنین افزایش کیفیت تصاویر گرفته شده از استخوانها دست یابند.
اولین فناوری ارائه شده در این زمینه طراحی دستگاههای جدیدی از سوی هابرت جکسون بود که از یک صفحه پلاتینیومی که در مرکز لولهای با کاتد خمیده قرار میگرفت، تشکیل شده بود. در این روش اشعههای کاتدیک روی نقطه کوچکی متمرکزشده و تصاویر شفاف رادیوگرافی ایجاد میشد.
این طرح بسرعت مورد پذیرش قرار گرفته و به بازار تجاری عرضه شد. دومین فناوری بر مبنای استفاده از صفحات فلورسنت طراحی شده بود که از سوی توماس ادیسون مطرح شد.
او هزاران کریستال را در این دستگاه آزمایش و بررسی کرد و در نهایت از میان آنها تنگستات کلسیم را انتخاب کرد که البته دانهدانهبودن تصاویر سبب شده بود، سطح صفحات یکنواخت نباشد و در نخستین ماههای پس از کشف اشعه ایکس، استفاده از این اشعه برای تهیه تصاویری از دست در سراسر دنیا مورد توجه قرار گرفت.
دستگاههای تصویربرداری اولیه فقط میتوانستند تصاویری از دست تهیه کنند و قادر به تصویربرداری از دیگر قسمتهای بدن نبودند.
جنگ جهانی سبب شد تلاشهای فراوانی برای آموزش رادیولوژیستها و آشنایی آنها با دستگاههای تصویربرداری انجام شود و به این ترتیب زمینه مناسبی برای استانداردسازی، قابلیت دسترسی و همچنین افزایش ایمنی تجهیزات رادیولوژی به وجود آمد.
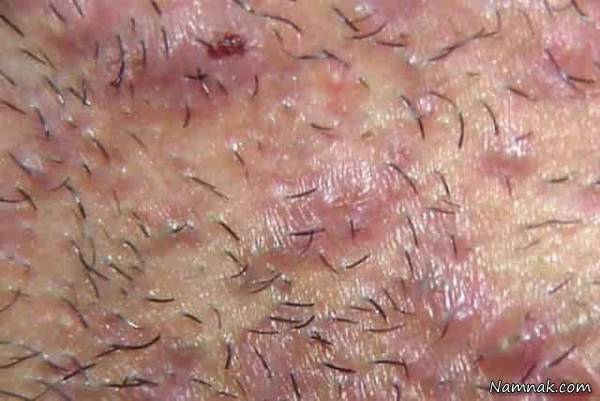
اگرچه کاربرد اشعه ایکس در مراحل اولیه پس از کشف این اشعه با نتایج شگفتانگیزی در علم پزشکی همراه بود، اما بتدریج برخی کاربران متوجه ایجاد تغییراتی در پوست شدند که ناشی از کاربرد این اشعه بود.
با توجه به اینکه پرتوکاران اولیه از دست خود به عنوان وسیلهای برای افزایش قدرت نفوذپذیری اشعه ایجاد میکردند این تغییرات پوستی در دست آنها دیده میشد. علاوه بر این چندین نفر از کاربران نیز به علت اینکه در معرض تابش این اشعه بودند جان خود را از دست دادند.
عوارض پرتوگیری غیر اصولی و اقدامات تشخیصی پاراکلینیک – عوارض اشعه ایکس و گاما:
بطور کلی می توان تاثیر پرتوهای یونیزان بر بافتهای زنده را تحت عناوینی نظیر عوارض قطعی (deterministic effect) و عوارض احتمالی (stochastic effects of radiation) مورد بررسی قرار داد .
عوارض قطعی : با قرار گرفتن بافت زنده در معرض پرتوهای یونیزان و افزایش دز دریافتی بیش از آستانه مجاز ٬ اثاری متناسب با شدت پرتو در آن پدیدار می شود که در صورت ادامه یافتن این روند می تواند به سلول آسیب جدی وارد نماید حتی منجر به مرگ سلول شود از جمله این عوارض می توان به تهوع ٬ استفراغ ٬ بی اشتهایی ٬ سردرد ٬ تب و اریتم در ساعات اولیه و در مراحل بحرانی مشکلات سیستم گوارش و مغزی ٬ اختلال در هوشیاری و علایم عصبی ٬ کاهش برخی سلولهای خون و … اشاره نمود .
عوارض احتمالی : شواهد نشان می دهد تابش اشعه احتمال بروز برخی مشکلات در بدن ٬ نظیر احتمال بروز انواع سرطان ها را افزایش می دهد . تابش پرتو یونساز می تواند با ایجاد تغییرات فیزیکی و شیمیایی اطلاعات ژنتیکی سلولها را دستخوش تغییر نموده با شکستن کروموزومها علاوه بر اثرات کنونی عوارضی نظیر جهش ژنتیکی را در نسلهای بعدی نمایان کند .
بروز و شدت این عوارض ( عوارض احتمالی ) حد آستانه ای نداشته و نمی توان نسبت مشخصی برای آن در نظر گرفت .

عوامل موثر در بروز این عوارض :
۱ – حساسیت بافتها و ارگانهای مختلف بدن در برابر پرتوهای یونساز متفاوت می باشد از آسیب پذیر ترین بافتهای بدن میتوان به مغز استخوان ٬ سلولهای جنسی ٬ بافتهای لنفاوی ٬ مخاط دستگاه گوارش و گلو اشاره نمود .
۲ – باید متناسب با مدت زمانی که بافت در معرض تابش پرتو قرار گرفته فرصت کافی برای بافت ایجاد شود تا بتواند خود را ترمیم کند .
۳ – هر چه سن افرادی که در معرض تابش قرار می گیرند کمتر باشد عوارض بیشتری در آنها نمایان می شود ( بجز مواردی نظیر آب مروارید که هرچه سن فرد بالاتر باشد تاثیر پرتو شدیدتر خواهد بود ) تا جایی که حضورافراد زیر ۱۸ سال در محیطهای رادیوگرافی صنعتی طبق استانداردهای پایه ( موسسه استاندارد و تحقیقات صنعتی کشور ) ممنوع است . البته حساسیت بیولوژیکی افراد با سن یکسان نیز با هم متفاوت می باشد .
در این بین مادران باردار و کودکان آسیب پذیر ترین گروه نسبت به پرتو می باشند بر اساس آمار احتمال ابتلا به سرطان خون ٬ ناهنجاریهای مادرزادی ٬ همچنین عقب ماندگی ذهنی کودکانی که شکم مادران آنها در دوران بارداری در معرض تابش قرار گرفته اند بیش از دیگران می باشد که در این موارد باید میزان پرتو رسیده به شکم مادر را محاسبه نموده و سپس پرتو دریافتی توسط جنین تخمین زده شود ٬ نرم افزارهای مختلفی برای تخمین میزان پرتوگیری جنین طراحی شده که از آن جمله می توان به نرم افزار FetDoseاشاره نمود این نرم افزارها بر مبنای اطلاعات و پارامترهای فیزیکی تابش دهی ٬ سن بارداری و غیره دز دریافتی جنین را تخمین می زنند البته در رادیوگرافی از سر و گردن ٬ دندان ٬ دست و پا و ماموگرافی زنان باردار میزان دز جذبی جنین بسیار کم و قابل اغماض خواهد بود. حساسیت جنین نسبت به پرتوهای یونساز به سن جنین و مقدار پرتو دریافتی آن بستگی دارد و با افزایش مقدار پرتو دریافتی ( بویژه در ماه دوم بارداری ) شدت صدمات وارده شدیدتر خواهد بود لذا به زنانی که احتمال باروری می دهند توصیه می شود
● به عنوان همراه بیمار وارد اتاقهای پرتو ( رادیوگرافی ٬ پرتودرمانی و … ) نشوند
● قبل از انجام هرگونه رادیوگرافی پزشک یا تکنسین مربوطه را مطلع کنند
● در صورت پرتو درمانی حتما پزشک را مطلع سازند
۴ – هرچه شدت تابش زیادتر باشد بر توانایی آن در نفوذ به قسنتهای درونی تر افزوده شده عوارض شدیدتر خواهند بود.

۱۳۹۹/۵/۶

۱۳۹۹/۵/۱۸

۱۳۹۹/۶/۱۳

۱۳۹۹/۵/۲۲

۱۳۹۷/۱۲/۲۴
۱۳۹۹/۴/۸

۱۳۹۹/۳/۱۸

۱۳۹۶/۱۲/۱۳

۱۳۹۷/۱۲/۶